ご提示いただいた資料は、統合失調症治療における「ドパミン過敏性精神病(DSP)」のメカニズムと、それに基づいたリハビリテーションの極めて慎重なアプローチについて、臨床的に重要な示唆を含んでいます。
統合失調症におけるドパミン受容体アップレギュレーションとリハビリテーション耐性の臨床的考察
―抗精神病薬長期投与によるDSP状態と社会復帰への治療的介入のジレンマ―
1. 緒言:ドパミン仮説とDSPの形成メカニズム
統合失調症の陽性症状は、中脳辺縁系におけるドパミンの機能亢進に起因するという仮説が一般的である。これに対し、従来の薬物療法は抗精神病薬によるドパミン $D_2$ 受容体の強力な遮断を主眼としてきた 。
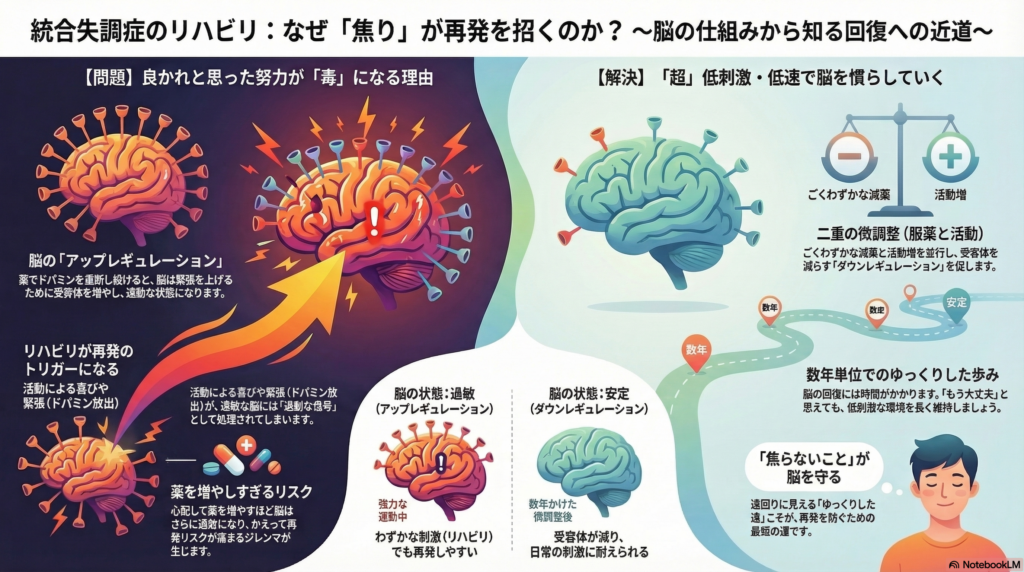
しかし、長期にわたる受容体ブロックは、脳の恒常性維持機能による代償作用を誘発する 。すなわち、遮断された受容体に対して脳は「ドパミン不足」と判断し、受容体数の増加や感受性の亢進(アップレギュレーション)を引き起こす 。この機序により形成された**ドパミン過敏性精神病(Dopamine Supersensitivity Psychosis: DSP)**状態の脳は、生理的な範囲のわずかなドパミン変動に対しても過剰に反応する「脆弱なシステム」へと変容している 。
2. リハビリテーションという「毒」:低刺激環境の重要性
DSP状態に陥った症例において、従来「推奨」されてきた積極的なリハビリテーションや社会復帰訓練が、皮肉にも再発のトリガーとなる懸念がある 。
- 刺激への脆弱性: アップレギュレーションが起きた脳は、外部環境からの刺激に対して極めて敏感である 。
- 内因性ドパミンと再発の相関: 人間関係の構築や就労訓練といった社会復帰に伴う刺激は、脳内での内因性ドパミン放出を促す 。
- 過剰信号化: 健常な脳では許容範囲内であるドパミン放出量であっても、受容体が増加したDSP状態の脳ではこれが「過剰な信号」として処理され、激しい幻覚や妄想を伴う再発を招く 。
臨床現場において、回復を急ぐあまりに行われるリハビリテーションが、脳にとっては「毒」として作用し、増悪と寛解の悪循環を形成している事実に留意しなければならない 。したがって、急性期のみならず回復期においても、**「極めて低刺激な環境の維持」と「焦燥感の排除」**が治療の根幹となる 。
3. 減薬と活動量増加の動的な調整:ダウンレギュレーションへの誘導
DSP状態からの脱却には、増大した受容体感受性を正常化させる「ダウンレギュレーション」への誘導が不可欠である。しかし、これは極めて狭い治療的窓(Therapeutic Window)を通るような、繊細な調整を要する 。
| 介入内容 | 脳内の反応 | リスクと目標 |
| 慎重な減薬 | ドパミン量をわずかに増加させ、受容体数を徐々に減少させる 。 | リスク: 急激な減薬は過敏な受容体にドパミンが衝突し、激しい再発を招く 。 目標: 数年単位での超漸減 。 |
| 段階的な活動増 | 社会的刺激により内因性ドパミンを微増させ、脳を慣らす 。 | リスク: 不用意な活動量の増加は再発に直結する 。 目標: 再発閾値を超えない微細な負荷調整 。 |
4. 臨床的パラドックス:安易な増薬の危うさ
病状の再燃を恐れるあまり、安易に抗精神病薬を増量することは、さらなるアップレギュレーションを招き、結果として将来的な再発リスクを高めるという「治療的矛盾」を孕んでいる 。
薬量を増やせば一時的にドパミン信号は遮断されるが、脳はさらに過敏状態を強め、次なる刺激やわずかな飲み忘れに対してより脆弱になる 。この悪循環を断つためには、再発のリスクを最小限に抑えつつも、**「受容体を減らすために、薬を少しずつ減らし、活動を少しずつ増やす」**という、双方向からの精密なコントロールが求められる 。
5. 結語
統合失調症の長期予後を改善するためには、単なる症状の抑制にとどまらず、DSPという脳の生物学的変化を考慮した戦略が必要である 。 「薬は減らさなければならないが、急いではいけない」「活動は増やさなければならないが、刺激過多にしてはいけない」という二律背反を管理することこそが、リハビリテーションの真髄である 。臨床医は、患者の脳が示す微細なサインを読み取り、数年単位の長期的なタイムスパンでダウンレギュレーションを待つ忍耐強さが求められる 。

