ドパミン過敏性精神病(Dopamine Supersensitivity Psychosis: DSP)理論## ドパミン過敏性精神病(DSP)とは
抗精神病薬の長期使用によって引き起こされる可能性のある、ドパミン受容体の変化を中心とした病態理論です。1978年にChouinardらによって提唱され、その後Chouinard & Jonesによって精緻化されました。
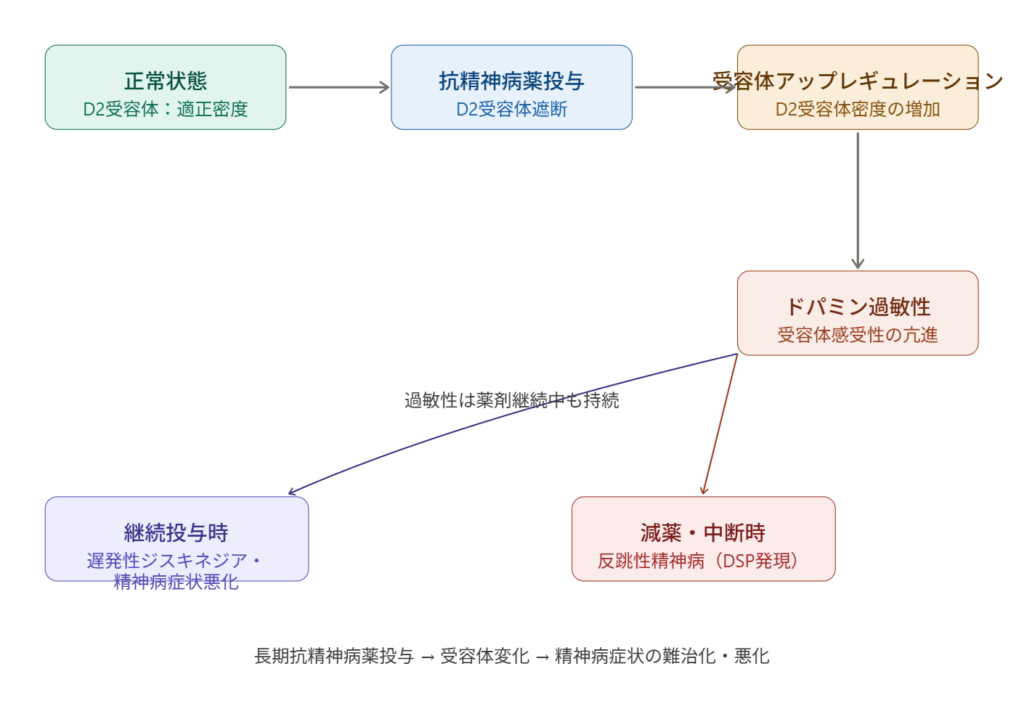
まず全体的な機序を図で示します。—
理論の背景と提唱の経緯
DSP理論はもともと遅発性ジスキネジア(tardive dyskinesia)の研究から派生しました。長期的に抗精神病薬を投与すると、脳内のD2ドパミン受容体がアップレギュレーション(密度増加・感受性亢進)を起こすことが動物実験で確認されており、これが精神症状にも影響するという発想です。Chouinardらはこの現象が「治療抵抗性統合失調症」と見なされているケースの一部を説明できると主張しました。
中心的な病態メカニズム
① D2受容体の遮断とアップレギュレーション
抗精神病薬(特に定型薬、高力価薬)は線条体・辺縁系のD2受容体を遮断します。脳はこれに対して代償的に受容体数を増やし、感受性を高めます(ホメオスタシス的反応)。
② 過敏性の持続
重要なのは、この過敏性が薬を継続している間も”潜在的に”維持される点です。薬によって表面上は症状が抑えられていても、受容体レベルでの変化は蓄積されています。
③ 減薬・中断時の反跳
薬を減らすか中断すると、過敏になった受容体に内因性ドパミンが大量に作用し、急激な精神病症状の出現(または悪化)が起きます。これがDSPです。臨床的には「再発」や「治療抵抗性」と誤解されやすい点が問題です。
臨床上の重要性
DSP理論が注目される理由は、「薬が病気を悪化させているのに、悪化の責任が病気に帰せられる」という悪循環を説明できるからです。
具体的なシナリオとして、次のような流れが想定されます。
抗精神病薬を長期投与 → 受容体過敏性が蓄積 → 少し減薬しただけで精神症状が悪化 → 「病気が再燃した」と判断されて増量 → さらに過敏性が進行 → より難治化
この理論に基づけば、こうした事例では増量ではなく、慎重な減薬(テーパリング)こそが適切な対応となります。
診断上の課題
DSPと本来の統合失調症再発を区別する明確なバイオマーカーはなく、診断は主に臨床的推論に依存します。Chouinardらが提案した診断基準(2017年改訂版)では、以下の要素が重視されます。
抗精神病薬の長期使用歴(通常3年以上)、減薬・中断後数日〜数週間以内の症状出現、以前より少量の薬で症状が制御できなくなる現象(耐性の形成)、遅発性ジスキネジアとの合併、そして他の原因の除外、などが挙げられます。
薬剤特性との関係
受容体遮断が強い薬剤ほどアップレギュレーションを引き起こしやすいとされます。定型薬(ハロペリドール等)は強いD2遮断を持つためリスクが高く、非定型薬(クロザピン、クエチアピン等)はD2親和性が低いかつ速やかに離れる(fast-off理論)ため、比較的リスクが低いとされます。アリピプラゾールはD2部分作動薬であるため、DSPの文脈では特殊な位置づけです。
批判と論争
DSP理論には批判もあります。主なものとして、統合失調症の自然経過との区別が困難なこと、D2受容体過敏性自体は動物実験で示されているが、それが精神症状に直接つながるかどうかの人間における証拠が限られていること、そして因果関係の立証が難しいことが挙げられます。
一方で、「治療抵抗性」症例の再評価、長期薬物療法の見直し運動(薬の最小有効量を目指すアプローチ)において、この理論は重要な概念的枠組みを提供しています。Robert Whitakerの著作などを通じて一般にも広まり、精神医学における長期薬物療法のリスクについての議論を活性化させました。
まとめ
DSP理論は、長期抗精神病薬療法の「意図せざる結果」として受容体過敏性を位置づけ、臨床で「治療抵抗性」と見なされる症例の一部が薬剤そのものによって生み出されている可能性を示唆します。治療に携わる際の重要な視点として、減薬の際は慎重に時間をかけること、症状悪化を即座に「再発」と判断しないこと、そして長期投与の累積リスクを念頭に置くことが求められます。

