統合失調症の治療アルゴリズム
初回精神病エピソード
- 効果的な用量を投与してから2〜3週間以内に何らかの改善が見られる可能性が高いです。4 ほとんどの改善はこの期間中に起こります。5 2〜3週間経過しても効果が見られない場合は、用量を増やすか、薬剤を変更します。何らかの反応が検出された場合は、治療を中止する前に合計10週間継続します。6
- この患者群では、デポ製剤/持効性注射薬の早期使用により、再発率と再入院率が大幅に減少します。7-9 初回精神病エピソードの患者は持効性注射薬を受け入れます。10
- クロザピンの早期使用は、他のどの治療よりも成功する可能性が高いです。6,11 クロザピンの使用をためらうことは、転帰不良と関連しています。12 クロザピンの使用を遅らせると、クロザピンへの反応が低下します。13
統合失調症の再発または急性増悪
(薬剤への完全なアドヒアランスが確認されている場合)*
治療アルゴリズム
1.
- 社会的または心理的誘因を調査する。
- 適切なサポートおよび/または治療を提供する。
- 通常の薬物治療を継続する。
2.急性薬物治療が必要な場合
- 短期鎮静剤を追加する または
- 適切であれば、異なる、より受け入れやすい抗精神病薬に切り替える。
- 患者および/または介護者と薬剤の選択について話し合う。
- 6〜8週間かけて評価する。
3.治療が無効な場合
- クロザピンに切り替える。
注記
- 第一世代抗精神病薬(FGA)は、一部の第二世代抗精神病薬(SGA)よりも有効性がわずかに低い可能性があります。14,15 SGAと比較して転帰が悪くなる可能性や、特にTD(遅発性ジスキネジア)などの運動障害のリスクが高いことから、FGAは第二選択または第三選択(あるいは全く使用しない)として予約すべきです。16,17
- 薬剤の選択は、主に比較した有害作用プロファイルと相対的な毒性に基づいて行うべきです。患者はこれらの要因に基づいて情報に基づいた選択を行うことができるようですが、18,19 実際には、患者が薬剤選択に関与することはほとんどありません。20 患者に情報に基づいた選択を許可することは、転帰を改善するようです。1
- 以前の治療が失敗している場合(ただし治療抵抗性が確認されていない場合)、オランザピンまたはリスペリドンはクエチアピンよりも良い選択肢である可能性があります。21 オランザピンは、他の抗精神病薬よりもわずかに優れていることを示唆する豊富なエビデンスがあるため、禁忌でなければクロザピンの前に試すべきでしょう。22-25 しかし、あるRCT6では、アミスルプリドを継続することがオランザピンに切り替えるのと同じくらい効果的であることが判明しました。
- クロザピンを検討する前に、デポ製剤/LAI製剤または経口治療の血漿薬物レベルモニタリングを使用して、以前の治療へのアドヒアランスを確認してください。実際にはほとんどの非アドヒアランスは検出されず、21,26 見かけ上の治療抵抗性は単に不十分な治療の結果である可能性があります。27
- 多発性エピソード統合失調症の増悪では、反応までの時間が長くなり、総反応が減少します。28
- 治療抵抗性が確認されている場合(少なくとも2種類の抗精神病薬の適切な試用にも反応しなかった場合)、クロザピンの使用(そしてクロザピンのみの使用)を支持するエビデンスは圧倒的です。22,30
* 経口抗精神病薬を服用している患者では、服薬不遵守が検出されないことがよくあります。26 絶対的な服薬不遵守(血中濃度ゼロ)は驚くほど一般的です。27
統合失調症の再発または急性増悪
(アドヒアランスが疑わしい、または不良であることが判明している場合)
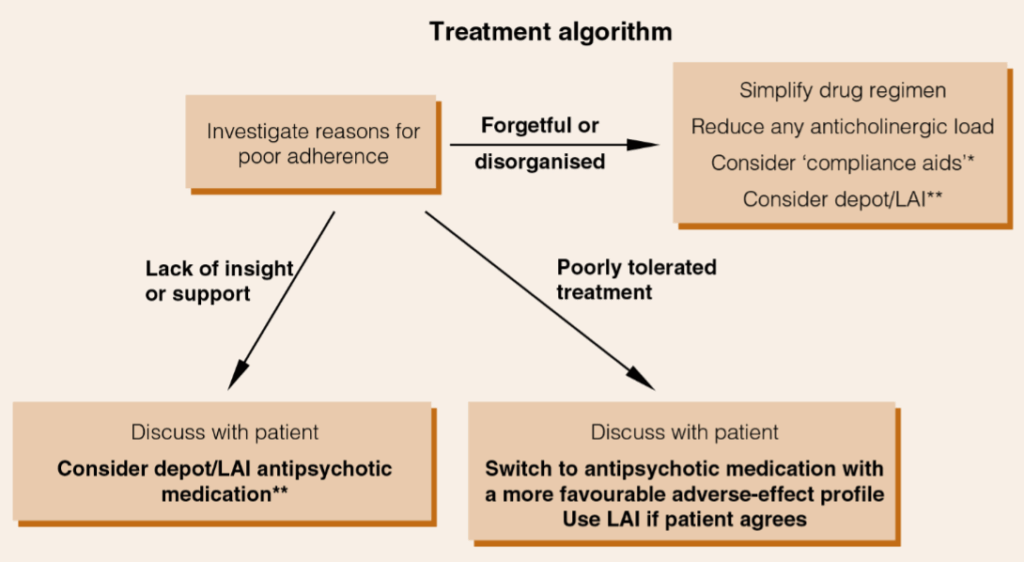
- 服薬補助具(例:英国のMedi-Dose®システム)は、患者教育の代わりにはなりません。最終的な目標は、自立した生活を促進することであり、おそらく患者がサポートと訓練を最初に受けた上で、自分で服薬補助具に薬を入れることです。ただし、患者が処方された治療に遵守する明確な動機がない限り、このような服薬補助具はほとんど役に立たないことに注意してください。一部の薬剤は服薬補助具での保管に適していません。
** 患者は一般的にデポ製剤に対して肯定的な見方を持っています。10,31

