この研究は、発症時の症状(躁状態またはうつ状態)が小児期双極性障害(PBD)患者の脳の脳下垂体構造にどのような影響を与えるかを調査したものです。磁気共鳴画像法(MRI)を用いた解析の結果、初発が躁状態のグループにおいて、左視床や両側の海馬、右扁桃体などの灰白質容積が減少していることが明らかになりました。対照的に、初発がうつ状態のグループでは脳室の拡大は見られたものの、主要な神経核の容積減少は躁発症群ほど顕著ではありませんでした。これらの知見は、最初の病相の種類が脳の構造的変化と密接に関連している可能性を示唆しています。本研究は、PBDの個別化された診断や早期治療介入のための重要な神経科学的根拠を提供しています。
1. はじめに:なぜ「最初の症状」が最新研究で注目されているのか?
双極性障害(Bipolar Disorder)は、気分が異常に高揚する「躁(そう)」と、深く沈み込む「鬱(うつ)」の状態を繰り返す精神疾患です。特に18歳未満で発症する**小児双極性障害(PBD)**は、その後の人生における再発率や生活の質に大きな影響を与えるため、早期の理解が欠かせません。
最新の研究(Gaoら, 2024)が注目したのは、**「病気がどちらの症状で始まったか」**という点です。
- 初回躁状態 (PBD-FEM: First-Episode Manic):最初に躁状態で発症したケース
- 初回鬱状態 (PBD-FED: First-Episode Depressive):最初に鬱状態で発症したケース
【なぜこの発見が重要なのか?】 研究の結果、病気の「始まり方」によって、脳の形(構造)の変化の現れ方が異なることが分かりました。これは、初回症状を基に「その後の脳の変化」を予測し、リチウムなどの神経保護作用がある薬を早期に選択するといった、一人ひとりに最適なパーソナライズされた治療計画を立てるための重要な鍵となります。
——————————————————————————–
2. 感情のコントロールタワー「皮質下構造」の役割
脳の深部にある「皮質下構造」は、感情や記憶を司る中心地です。これらは互いにネットワークを組み、私たちの心の安定を支えています。
- 海馬(Hippocampus):記憶とストレスの図書館
- 感情的な出来事を整理して保存し、過剰なストレス反応を抑えるブレーキの役割を果たします。
- 扁桃体(Amygdala):感情のアラーム装置
- 不安や恐怖などの警戒心を処理します。特に右側の扁桃体は、躁状態における感情の制御不能と関連が深いとされています。
- 視床(Thalamus):情報のリレーセンター
- 脳の外側(意識的な思考)と内側(本能的な感情)を繋ぐハブです。感情の情報を整理し、適切な場所へ受け渡します。
——————————————————————————–
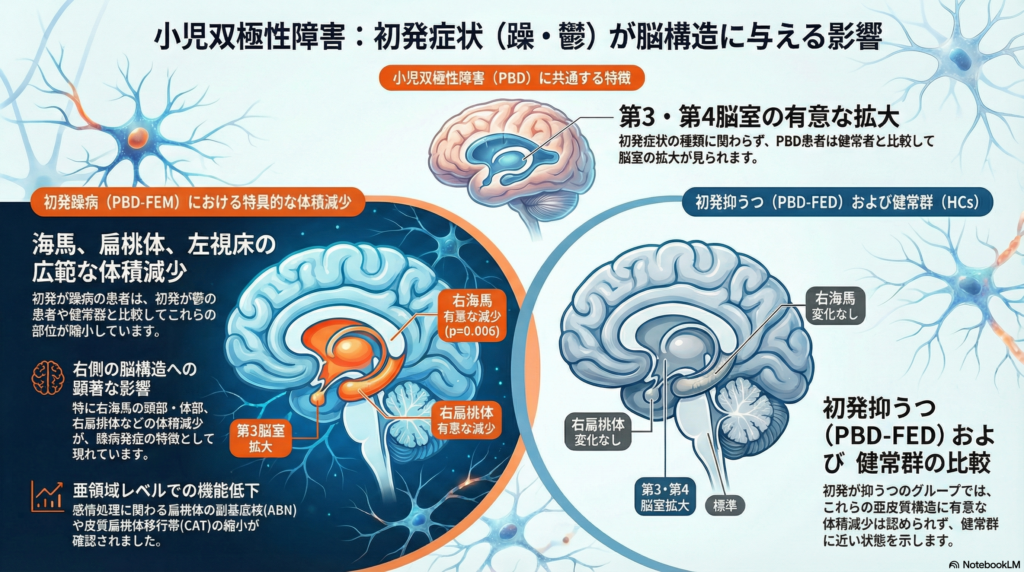
3. 研究結果の核心:初回症状による「脳の変化」の対比
研究では、健康な人(HC)と比較して、初回症状のタイプごとに脳の体積がどう変化しているかを調査しました。ここでは「体積の減少」と「脳室(脳内の隙間)の拡大」の2点に注目します。
| 比較項目 | 健康な人(HC)との比較 | 初回躁状態 (PBD-FEM) | 初回鬱状態 (PBD-FED) |
| 第3・第4脳室 | 脳内の液体で満たされた「隙間」 | 拡大(脳組織の減少を示唆) | 拡大(脳組織の減少を示唆) |
| 左視床 | 情報リレーの中継所 | 体積が減少 | 有意な体積減少なし |
| 海馬(左右) | 感情調節と記憶の拠点 | 左右ともに体積が減少 | 有意な体積減少なし |
| 右扁桃体 | 感情処理のスイッチ | 体積が減少 | 有意な体積減少なし |
【プロの視点:データが語る深層】
- 脳室の拡大 = 組織の損失:脳室という「隙間」が広がることは、周囲の脳組織が減少しているサインです。
- 初回躁状態(PBD-FEM)の顕著な変化:このグループでは、海馬・視床・扁桃体といった広範囲で体積の減少が見られ、脳の構造的な非対称性(左右差)を伴うダメージが起きている可能性が示されました。
- 初回鬱状態(PBD-FED)の進行性:一見、体積減少がないように見えますが、「病病期間が長いほど第4脳室が拡大」し、「エピソード回数が多いほど左扁桃体が拡大」するという、病気の進行に伴う独自の相関が見られました。
——————————————————————————–
4. 深掘り:特定のエリアで起きている微細な変化
脳全体が均一に変わるのではなく、特定の「重要なスイッチ」のような小領域(サブリージョン)が変化しています。特に初回躁状態(PBD-FEM)で減少が見られた部位には、症状に直結する意味があります。
- 海馬の頭部・体部・尾部(Head, Body, Tail)
- 特に右側の頭部・体部、左側の尾部で減少。感情処理と認知機能の連携が乱れやすくなります。
- 扁桃体の副基底核(ABN)
- 外部情報の統合ハブ。ここが小さくなると、不適切な感情反応(過剰な興奮など)を引き起こす要因となります。
- 皮質扁桃体移行領域(CAT)
- 社会的コミュニケーションの要。この部位の減少は、相手の表情から感情を読み取ることの難しさや、対人スキルの低下に関連していると考えられます。
——————————————————————————–
5. まとめ:この知見が未来の治療にどう活きるか
今回の研究は、双極性障害が「単一の病気」ではなく、始まり方によって異なる脳の軌跡をたどる可能性を示しました。
- [ ] 脳室の拡大は共通のサイン:初回症状に関わらず、脳室(隙間)の拡大は病気自体の指標となります。
- [ ] 初回躁状態は「脳の構造」への影響が広範:初回が躁状態(PBD-FEM)の場合、早期から広範囲な皮質下構造の減少を伴うため、迅速な介入が必要です。
- [ ] リチウムへの期待とパーソナライズ治療:初回が躁状態の患者さんは、リチウムに対する反応が良い傾向があります。リチウムには**「神経保護作用」**があるため、構造的変化を遅らせるための有力な選択肢となります。
脳の変化を可視化することは、決して不安を煽るためのものではありません。むしろ、脳の状態を正しく把握することで、早期に適切な「脳の保護」を行い、将来の健やかな生活を守るための**「希望の地図」**を手に入れることなのです。
小児双極性障害(PBD)における初回エピソード極性に基づいた個別化治療推奨書
1. 序文:初回エピソード極性が規定する治療戦略の重要性
小児双極性障害(PBD)の臨床において、疾患の端緒となる「初回エピソードの極性(躁状態か抑うつ状態か)」を特定することは、単なる記述的診断を超えた戦略的価値を持ちます。これは、その後の脳構造の発達的軌跡と長期的な予後を規定する「戦略的バイオマーカー」であり、臨床医にとって従来の対症療法から「予測的治療(Predictive Medicine)」へとパラダイムシフトを図るための鍵となります。
PBDは成人期発症例と比較して、早期の再発、高い自殺リスク、および社会機能や生活の質(QOL)の著しい低下を伴うことが知られています。さらに、初発から診断確定までに平均8〜10年を要するという現実は、神経発達の決定的な時期における適切な介入を困難にしています。初回エピソードの極性を早期に同定し、それに基づいた精密な治療戦略を策定することは、不可逆的な構造変化を最小限に抑え、小児の脳の未来を守るために不可欠なプロセスです。
次節では、この極性の違いが、その後の臨床経過やリスクにどのような乖離をもたらすのかを詳述します。
2. 臨床的プロファイルの対比:FED vs. FEM の予後予測
初回エピソードの極性、すなわち初回抑うつ(PBD-FED)と初回躁病(PBD-FEM)は、疾患の長期的な軌跡において質的に異なる臨床像を提示します。
初回エピソード極性別の臨床的特徴比較
| 特徴 | 初回抑うつ型 (PBD-FED) | 初回躁病型 (PBD-FEM) |
| 主な病勢経過 | 抑うつエピソードが頻発し、慢性化しやすい | 躁病・軽躁病エピソードの再発が主 |
| 臨床的特性 | 抑うつの持続期間が長く、病相が遷延する | 精神病症状(幻覚・妄想)の合併率が高い |
| リスク因子 | 自殺行動およびアルコール誤用のリスクが顕著 | 強固な精神疾患の家族歴を有する傾向 |
| QOLへの影響 | 慢性的な機能低下と高い自殺リスクによる損失 | 急性期症状の激しさと再発による社会的軌道の逸脱 |
戦略的評価
PBD-FEDにおいては、慢性化する抑うつとそれに付随する自殺リスクへの継続的な警戒が最優先されます。一方、PBD-FEMは強い家族歴(遺伝的背景)を背景に持ち、急性期の精神病症状への強力な対応と、その後の再発防止が機能維持の成否を分けます。これらの臨床的差異は、単なる症状の差ではなく、脳構造の変容パターンの違い、すなわち生物学的な基盤の差異に根ざしています。
3. 神経画像学的エビデンス:極性による脳構造変容の分析
最新のsMRI研究(Gao et al. 2024)は、FreeSurfer 7.2を用いた精密な画像解析により、PBDにおける脳構造変容が極性によって明確に分極していることを示しました。本研究では、SAM-SEGアルゴリズムおよび「海馬・扁桃体モジュール」を適用することで、従来の解析手法を凌駕する細分領域(subregions)のセグメンテーション精度を実現しています。
脳構造変容の精密分析
- 疾患全般の状態マーカー(State marker): 極性に関わらず、PBD全体で第3・第4脳室の拡大が認められます。これは全般的な病勢進行を反映する指標といえます。
- PBD-FEM特有の特性マーカー(Trait feature): PBD-FEDや健常対照群(HCs)と比較し、PBD-FEMでは以下の皮質下構造において顕著な容積減少(萎縮)が確認されました。
- 左視床、両側海馬、右扁桃体。
- 細分領域における構造的損傷: さらに、以下の特異的領域で容積減少が同定されています。
- 扁桃体: 右皮質扁桃移行領域(CAT)、両側副基底核(ABN)。
- 海馬: 左海馬尾部、右海馬頭部および体部。
側性化理論と「特性」の意義
PBD-FEMにおいて、感情調節や社会機能の要となる右扁桃体や右海馬の容積減少が顕著である事実は、躁病期における「半球間の側性化不均衡(Hemispheric Lateralization Imbalance)」を裏付ける生理学的証拠です。これらはPBD-FEMという表現型の「特性(Trait feature)」であり、より広範な神経生物学的負荷を示唆しています。
4. 病勢進行と脳構造変容の相関:長期予後の評価
疾患の持続期間や累積エピソード数が脳構造に与える影響は、FEDとFEMで対照的な進行パターンを示します。これは、サブタイプごとの神経可塑性や神経毒性感受性の違いを反映しています。
極性別の進行パターン解析
- PBD-FED(特異的な可塑性・炎症反応):
- 罹病期間と第4脳室容積の正の相関。
- エピソード数と左扁桃体容積の正の相関。通常、再発は萎縮を招きますが、FEDにおける容積増加は、特異的な神経可塑性や神経炎症プロセスの関与を示唆する異例の知見です。
- PBD-FEM(進行性の神経変性):
- 罹病期間と左尾状核および右側坐核容積の正の相関。
- エピソード数と左被殻(Putamen)容積の負の相関。躁病エピソードの繰り返しが線条体の萎縮を加速させる「躁病毒性」を明確に示しており、早期介入による再発防止の緊急性を裏付けています。
戦略的評価
EMIGMA研究などの大規模メタ解析でも指摘されている通り、脳室拡大は皮質下構造の衰退と連動しています。特にFEMにおける被殻の容積減少は進行性の神経変性プロセスを示唆しており、臨床的な機能低下を食い止めるためには、構造的損傷が固定化される前のアグレッシブな介入が求められます。
5. 治療推奨:神経保護作用を考慮した個別化介入
小児期の脳発達において、単なる対症療法ではなく「神経構造の保護(Neuroprotection)」を治療目標に据えることは、生涯にわたる機能維持を決定づけます。
エビデンスに基づいた個別化戦略
- リチウムの優先的使用(特にPBD-FEM患者): PBD-FEMにおいて顕著な容積減少が認められた海馬、扁桃体、視床といった感情調節領域に対し、リチウムは容積増加を促す神経保護作用を有することが示唆されています。リチウムは単なる気分安定薬ではなく、FEMにおける構造的欠陥を補完する「生物学的矯正(Biological corrective)」としての役割を期待できます。
- 躁病毒性の最小化: 躁病エピソードの累積が被殻の萎縮を招くエビデンスに基づき、再発防止を絶対的優先事項とします。薬物療法に加えて心理社会的介入を早期から統合し、再発回数を抑制することが、物理的な脳構造の維持に直結します。
- PBD-FEDにおけるリスク管理型モニタリング: 初回極性が抑うつである場合は、自殺リスクへの厳重な警戒とともに、将来的な双極性への転換(Polarity shift)を念頭に置いた長期的な脳構造モニタリング体制を構築します。
6. 総括:個別化医療の実装に向けて
PBD診療における精密精神医学(Precision Psychiatry)の実装は、臨床現場で直ちに確認可能な「初回エピソードの極性」を軸とした戦略決定から始まります。
臨床活用のための重要指針
- 極性の早期ルーチン確認: 初回症状が躁病か抑うつかを正確に同定し、それを治療アルゴリズムの起点とする。
- 構造的脆弱性の認識: 躁病発症型(FEM)は、海馬や扁桃体、視床に広範な容積減少を伴う、より重篤な「特性」を有するグループであることを理解する。
- 神経保護の視点: 薬剤選択(特にリチウムの早期検討)において、再発防止と脳構造の保存を二大目標に掲げる。
- 研究の限界と展望: 本知見にはサンプルサイズや過去の薬剤使用、回顧バイアスといった限界があるものの、臨床的判断を強力に補助するエビデンスである。
**「早期の極性同定と、それに基づいた生物学的裏付けのある個別化介入こそが、小児の脳の未来を守る唯一の鍵である」**という認識を、専門医間の共通言語とすることを強く推奨します。
最初の「一歩」で脳が変わる?小児双極性障害の診断に潜む、知られざる脳の構造的真実
1. 導入:診断まで10年の空白、その謎に迫る
精神医学の領域において、双極性障害(かつての躁うつ病)は、その全貌を捉えることが最も困難な疾患の一つです。特に深刻なのは、最初の症状が現れてから正確な診断が下されるまでに、平均して8年から10年もの空白期間が生じるという事実です。この遅延は、適切な治療の機会を奪い、患者の人生に計り知れない影響を及ぼします。
特に18歳未満で発症する「小児双極性障害(PBD)」において、臨床医たちが長年注目してきた謎があります。それは、発症時のエピソードが「躁状態(Mania)」であったか、あるいは「うつ状態(Depression)」であったかによって、その後の症状の重症度や予後が大きく異なるという点です。最新の神経科学研究は、この「最初の一歩」の違いが、単なる症状の差ではなく、脳の構造的な差異にまで及んでいることを明らかにしました。
2. 【驚きの発見】躁状態から始まった脳は、より「コンパクト」になっている
浙江大学などの研究チームが発表した最新論文(Gao et al., 2024)は、初発症状が躁状態であった患者(PBD-FEM)の脳に、極めて特徴的な変化が生じていることを報告しました。
健康な対照群(HCs)や、うつ状態で発症した患者(PBD-FED)と比較したとき、躁状態から始まった子どもたちの脳では、以下の特定の皮質下領域において灰白質容積が有意に減少、つまり「コンパクト」になっていたのです。
- 左側の視床(Left Thalamus): 多様な感覚入力を統合し、皮質へと受け渡す「脳のリレーセンター」。
- 両側の海馬(Bilateral Hippocampus): 記憶の形成と、情動反応の抑制を司る要所。
- 右側の扁桃体(Right Amygdala): 恐怖や警戒、社会的シグナルの処理を担う感情の中枢。
この発見は、発症時のタイプが単なる一時的な気分の揺らぎではなく、その後の疾患の経過を規定する生物学的な「指針」であることを示唆しています。研究グループはこの知見を、疾患の本質を反映する**「特性(トレイト)」**という言葉で強調しています。
「躁状態で発症した小児双極性障害患者は、皮質下構造においてより顕著な容積減少を示しており、これがこの疾患の特性(trait feature)を表している可能性がある。」
3. 脳のミクロな領域で見えた、感情制御の「エラー」
研究ではさらに、FreeSurfer 7.2という高度な解析ツールを用い、脳の特定部位をより微細な「サブリージョン(小領域)」レベルで解剖しました。ここでは、躁発症(PBD-FEM)の患者に特有の、感情と社会性のネットワークにおける「設計図の書き換え」が浮き彫りになりました。
- 右側皮質扁桃体移行領域(CAT)の減少: この領域は社会的なコミュニケーションや、他人の表情からネガティブな感情を読み取る役割を担っています。ここが小さくなっていることは、双極性障害の患者がしばしば直面する「他人の感情を読み取ることの難しさ」という臨床的特徴を裏付けています。
- 両側副基底核(ABN)の減少: ABNは、外部の感覚情報を統合し、適切な感情反応をコーディネートするハブです。特筆すべきは、この領域のニューロンがドパミン、エストロゲン、セロトニンの受容体を豊富に発現している点です。これらの神経伝達物質のバランスが、脳の構造レベルで崩れている可能性が示唆されました。
- 海馬の非対称な変化: 躁発症グループでは、左海馬の尾部、および右海馬の頭部と体部が特異的に減少していました。海馬はその長軸方向に沿って「感情処理(前方)」と「認知機能(後方)」で役割が分担されており、この非対称な損傷が、複雑な認知・情動の不安定さを生んでいると考えられます。
4. 共通のサインと異なる警告:拡大する「脳室」
一方で、発症のタイプにかかわらず、双極性障害を抱える子どもたちに共通して見られた特徴もあります。それは、脳脊髄液で満たされた空間である**「第3脳室」および「第4脳室」の拡大**です。脳室の拡大は、周囲の脳組織が減少していることを間接的に示すサイン(脳の萎縮の指標)として知られています。
しかし、この拡大のプロセスには、発症タイプによる重要な違いが隠されていました。
データ分析の結果、「うつ状態で発症したグループ(PBD-FED)」においてのみ、罹患期間が長くなるほど第4脳室が拡大するという正の相関関係が見つかったのです。これは、うつ発症のケースでは時間の経過とともに脳の構造変化が進行していく「進行性の警告」である可能性を示しています。
5. パーソナライズされた治療への道:リチウムは脳を守るか?
この構造的な発見は、将来の「精密精神医学(プレシジョン・メディシン)」に大きな希望をもたらします。
躁状態で発症した患者(PBD-FEM)は、脳のより広範な領域で容積の減少が見られることが分かりました。研究では、こうした患者に対しては、強力な神経保護作用(Neuroprotective action)リチウムを早期に導入することが、脳の構造変化を食い止めるために極めて有効である可能性を提案しています。
「躁か、うつか」という最初の症状を正確に把握することは、単なる診断のプロセスではありません。それは、その子の脳を将来のダメージから守るための、一人ひとりに最適化された治療戦略を立てるための重要な「羅針盤」となるのです。
6. 結論:私たちの「感情の履歴」が脳に刻むもの
脳の構造に見られるこれらの変化は、決して「壊れた結果」ではありません。それは、私たちが経験した激しい感情のエピソードが、ニューロンという繊細な組織を介して脳というキャンバスに刻み込んできた、いわば「感情の履歴」です。
診断までの10年という空白を埋めるためには、こうした脳の微細なサインに耳を傾ける必要があります。もし、脳の形が未来の治療法を教えてくれるとしたら、私たちは精神疾患に対する見方を変えることができるでしょうか?
「最初の一歩」を知ることが、子どもたちの未来の健康を守るための、最も確かな鍵になるのです。

